醫院DRG分組軟件報價
DRG的影響在于哪些方面?首先是醫保付費。在DRG中,醫保付費是基礎,沒有付費就沒有利益機制。如今,醫院大都利用DRG系統進行績效管理,但沒有適當的利益驅動,績效管理難以落實。有付費,后續工作才會順理成章。其次是醫療品質監管。質量監管基于DRG,公開透明;質量監測基于同業標尺;績效促進基于DRG的績效評價。之后是醫院管理。在戰略管理中,醫院要確定重點DRG作為主要服務領域,后續成本控制、績效薪酬都基于此。而醫院物流管理,國際上稱之為以價值為基礎的采購,即買到性價比高的藥品或耗材。DRG分類補償如何發展?醫院DRG分組軟件報價
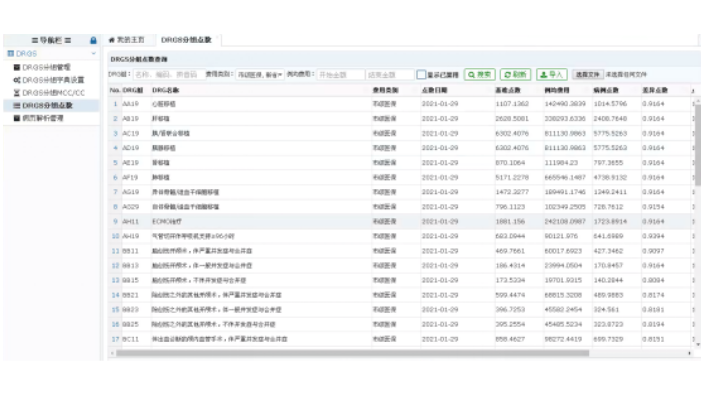
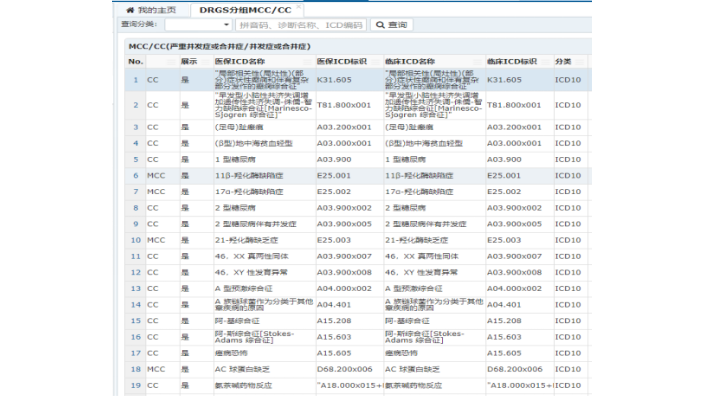
萊文病案首頁反面導入HIS手術及操作數據相關介紹:手術類ICD9對接HIS手術麻醉,患者手術完成后,即同步手術數據,用戶可選擇性進行導入;操作類ICD9一對一關聯HIS收費項目,患者產生費用后,即同步操作類數據,用戶也可選擇性進行導入;減少醫生病案首頁手工錄入工作量,防止ICD9編碼少錄或者多錄;針對AH19氣管切開伴呼吸機支持≥96小時的分組,校檢呼吸機使用時間是否≥96小時。萊文病案首頁反面主手術可自主選擇。通過萊文DRG系統可查詢嚴重并發癥或合并癥(MCC)/一般并發癥或合并癥(CC)目錄診斷列表。MCC目錄診斷列表查詢系統怎么樣DRG自帶一整套指標體系,可以科學、客觀的對醫療服務進行評價。
DRG在院內應用的指標一般有以下5組:CMI值(病例組合指數):表示的是某病組的難度系數,醫院、科室可以根據CMI值調整收治病種的量及技術難度、達到有效的分級診療的目的、提高科室的醫療技術水平;時間消耗指數、費用消耗指數:根據醫院、科室病組的時間消耗指數、費用消耗指數和地區水平的比較,可以準確有效的控制醫療費用的增長,以及縮短患者的平均住院日;中低風險死亡率:低風險組和中低風險組的死亡率,用于度量醫療服務的安全和質量。病例并不危重,一旦發生死亡,意味著死亡原因很可能不在疾病的本身而在臨床過程,提示臨床或管理過程可能存在問題;權重(RW)值:表示著醫院整體醫療救治能力,時間段內收治了多少病人;入組數:表示醫院收治病種的寬度,覆蓋多少病種。
萊文DRGs分組診斷查詢功能有哪些?DRG分組信息:展示所有DRG診斷分組目錄、例均費用、詳細診斷目錄,可根據不同需求自行搜索;展示MCC/CC診斷目錄列表,可根據診斷拼音碼或名稱進行模糊搜索。萊文DRGs分組手術查詢功能有哪些?DRG分組信息:展示所有DRG手術分組目錄、例均費用、詳細診斷目錄,可根據不同需求自行搜索;展示MCC/CC診斷目錄列表,可根據診斷拼音碼或名稱進行模糊搜索。萊文DRG系統后期規劃:可對個人、醫生、科室DRGs盈余進行統計;全院DRG費用分析、在院監測等統計分析;歧義病例分析,主診斷與主手術不匹配的情況下進行提示整改;不定期進行基礎數據更新及維護;后期DIP產品、醫保智能控費程序開發后與DRG分組器形成智慧醫保控費應用套件使用。DRG即“按疾病診斷相關分組”。
建立DRGs-PPS結算體系,包括了確定醫保支付類型、支付規則與支付流程,對病例的結算數據進行自動分揀,區分出單病種病例、未入組病例、正常值病例、極低值、極高值及其它的特殊值病例,較后按照相對應的方式進行醫保支付,主要包括DRG支付、單病種支付和項目支付。DRG年終決算以及醫保基金管理系統的建設,實現基于DRG的醫保控費分析、基金總額管理、預算管理、年終績效考核與清算。按照DRG付費辦法及其他相關政策規定的要求,提供對定點醫療機構的DRG“管理、費用、效率、安全”等指標的年度考核與清算數據的全方面管理,使年終考核清算工作向“科學、高效、合理”的方向建設發展。對考核維度、指標進行設定,對于考核和結果進行審批,實現市級、區級、院級、科室級的績效考核指標統計分析。DRG要考慮病人住院的單一診斷和單一醫療方式。山東大型醫院DRGs分組手術查詢系統
萊文DRGs預分組查詢包括什么功能?醫院DRG分組軟件報價
DRG付費會給相關企業帶來哪些機會?1、或將進一步推動社區和康復服務機構的發展:在DRG支付方式下,醫療服務提供方成本控制意識會更強,這會促使醫院挖掘潛力、保證醫療服務質量、提高醫院效益和效率,患者的平均住院日和住院費用、過度的醫療服務行為或將減少,那么患者會更多地依賴社區和康復服務,這在一定程度上會進一步推動社區和康復服務機構的發展,促進醫療資源的合理利用。2、醫院信息化發展或將加快:根據通知,試點城市的推行要求醫保信息系統具有相對統一的醫保藥品、診療項目和耗材編碼,能夠提供近三年的完整、規范、標準化醫保結算數據。結合其他國家相對成熟的經驗來看,DRG付費系統必將要求醫院信息化管理作為配套,醫療信息化進程的推進必將加快,那么一些做醫療DRG控費服務的企業將會迎來長足的發展,同時面臨的競爭或更加激烈。醫院DRG分組軟件報價
- 中醫醫院一體化臨床系統使用規范 2025-12-19
- 醫院醫院物資管理系統優點 2025-12-19
- 深圳醫院智慧管理系統多少錢一套 2025-12-19
- 專科醫院信息系統報價 2025-12-19
- 上海萊文一體化臨床系統 2025-12-19
- 湖南康復醫院醫院物資管理系統 2025-12-19
- 上海大型醫院電子病歷管理系統 2025-12-19
- 浙江電子病歷管理系統怎么賣 2025-12-19
- 婦幼醫院醫院物資管理系統優點 2025-12-19
- 浙江智慧醫院一體化臨床系統 2025-12-19
- 吳江區服務軟霧吸入器加盟連鎖店 2025-12-19
- 松江區定制吻合器工廠直銷 2025-12-19
- 深圳醫院智慧管理系統多少錢一套 2025-12-19
- 山西疫苗佐劑QS-21 2025-12-19
- 姑蘇區常見一次性注射器資費 2025-12-19
- 武漢本地活細胞成像分析系統直銷價格 2025-12-19
- 附近哪里有助腿器誠信合作 2025-12-19
- 銀杏葉片工廠 2025-12-19
- 珠海有實力的nmn定制廠家 2025-12-19
- 冠層光合速率多通道冠層光合儀廠家推薦 2025-12-19